Nghiên cứu giá trị chẩn đoán ung thư vú của siêu âm B-mode và siêu âm đàn hồi mô định tính
Nghiên cứu giá trị chẩn đoán ung thư vú của siêu âm B-mode và siêu âm đàn hồi mô định tính
BS.Nguyễn Thị Thu Thảo
Khoa chẩn đoán hình ảnh Bệnh viện Bạch Mai
DOWNLOAD BÀI GIẢNG TẠI ĐÂY:https://goo.gl/wJV8Ez
Siêu âm đàn hồi mô
PGS.TS. Hà Hoàng Kiệm, BV 103-HVQY
1. Khái niệm
Siêu âm đàn hồi mô là một kỹ thuật siêu âm đánh giá độ cứng của mô thông qua mức độ đàn hồi của mô khi chịu tác động của lực cơ học.
Các mô bệnh lý có thể có cùng độ phản hồi âm, nhưng chúng có độ cứng khác nhau, các mô càng ác tính thì độ cứng càng tăng. Vì vậy khi đánh giá được độ cứng của mô tổn thương sẽ cung cấp thêm thông tin về bản chất của mô đó. Những mô bệnh lý có cùng độ phản hồi âm thì trên hình ảnh siêu âm B mode khó phân biệt tính chất lành tính hay ác tính, siêu âm Doppler có thể hỗ trợ thêm cho nhận định, những khối u ác thường tăng sinh mạch máu nhiều, nhưng nhiều trường hợp sự tăng sinh mạch máu cũng không rõ ràng vì vậy vẫn khó nhận định tính chất lành tính hay ác tính. Siêu âm đàn hồi mô sẽ giúp bổ xung thêm thông tin về đặc tính của mô tổn thương để làm tăng khả năng chẩn đoán. Siêu âm đàn hồi mô luôn được làm cùng siêu âm B – mode, không bao giờ làm siêu âm đàn hồi mô đơn độc.
Siêu âm đàn hồi mô được coi như một bước ngoặt trong ngành siêu âm. Nó mới được manh nha từ 1991, phát triển trong khoảng 10 năm nay và phát triển mạnh trong khoảng 5 năm nay. Siêu âm B mode cho hình ảnh giải phẫu trên mặt cắt của một cấu trúc. Siêu âm Doppler cho các thông số về dòng chảy, nó tạo ra một bước ngoặt trong ngành siêu âm. Siêu âm đàn hồi mô cho phép đánh giá độ cứng của mô, nó tạo ra bước ngoặt thứ hai của chẩn đoán siêu âm, cho phép đánh giá tính chất của mô tổn thương. Cả ba loại siêu âm này được tích hợp trên một máy giúp chúng ta nâng độ đặc hiệu của chẩn đoán, giúp cho thu hẹp chỉ định sinh thiết mà không bỏ sót tổn thương.
.jpg)
Siêu âm B-mode siêu âm Doppler Siêu âm đàn hồi
Nguyên lý: phản hồi âm Nguyên lý chuyển động Nguyên lý cơ học
Hình ảnh giải phẫu Hình ảnh dòng chảy Độ cứng
Hình 1. Ba phương pháp siêu âm thường được phối hợp để hỗ trợ cho nhau giúp đánh giá tổn thương được chính xác, làm giảm chỉ định sinh thiết nhưng không bỏ sót tổn thương.
2. Nguyên lý
Trong lâm sàng chúng ta vẫn thường sờ nắn để đánh giá tính chất của một mô, chẳng hạn sờ gan chúng ta thấy gan mềm, gan chắc, gan cứng. Tuy nhiên cách đánh giá định tính này phụ thuộc rất nhiều vào cảm giác chủ quan của người khám và khi tổn thương nằm sâu trong mô thì không thể sờ được. Chúng ta có thể dùng siêu âm để đánh giá độ cứng của mô và lượng hóa nó ra thành thang bậc sẽ mang tính khách quan hơn. Khi ta ấn vào một vật, tùy theo độ cứng của vật mà vật biến dạng hoặc dịch chuyển khác nhau. Sự biến dạng và dịch chuyển đó sẽ được ghi lại và mã hóa bằng màu sắc cho phép chúng ta lượng hóa được độ cứng của vật. Ví dụ khi ta ấn vào một tổn thương mềm thì tại vị trí ấn tổn thương sẽ bị lõm xuống và ép dồn ra xung quanh. Sự chuyển dịch của các thành phần trong trong mô tạo ra một biến dạng, siêu âm có thể ghi lại được và mã hóa bằng màu sắc ta gọi là bản đồ đàn hồi. Dựa vào bản đồ đàn hồi có thể lượng hóa được mức độ cứng của các vùng mô. Tùy theo từng nhà sản xuất máy, người ta chọn cách mã hóa khác nhau, chẳng hạn màu xanh dương là cứng, màu đỏ là mềm, giữa chúng là các mức độ trung gian hoặc ngược lại. Thang màu được hiển thị bên cạnh hình ảnh siêu âm.
Phương pháp siêu âm đàn hồi bằng cách tác động một lực từ bên ngoài lên tổn thương để gây ra biến dạng tổn thương như trên được gọi là tạo hình đàn hồi bán tĩnh hay còn gọi là đàn hồi gây biến hình. Khi thực hiện kỹ thuật, người làm siêu âm ấn đầu dò bằng một lực nhất định để tác động lên mô tổn thương. Nhược điểm của phương pháp này là lực ấn đầu dò khó xác định nên giữa lần này và lần khác ở cùng một người, giữa người này và người khác lực tác động sẽ khác nhau làm kết quả không thống nhất.
Để khắc phục nhược điểm trên người ta dùng phương pháp siêu âm đàn hồi động hay còn gọi là đàn hồi sóng biến dạng ngang. Phát một chùm sóng siêu âm tần số 50Hz vào mô tổn thương, sóng siêu âm là sóng dọc nó sẽ tác động vào mô tổn thương một lực cơ học xác định làm mô tổn thương bị biến dạng nén theo chiều dọc và dãn theo chiều ngang. Những rung động giãn theo chiều ngang sẽ tạo ra sóng rung động ngang. Tùy theo độ cứng của mô mà tốc độ của sóng rung động ngang khác nhau, mô càng cứng thì tốc độ sóng rung động ngang càng tăng. Đầu dò siêu âm sẽ thu nhận sóng này và mã hóa ra bằng màu sắc để tạo ta bản đồ đàn hồi mô, từ đó giúp ta lượng hóa được độ cứng của mô, đơn vị là m/s hoặc kPa.
Phương trình sóng biến dạng ngang:
E (Young’s Modulus, Pa) = 3ρc2
ρ: Mật độ mô (gan = 1000mg/m3)
c: Vận tốc sóng biến dạng (m/s).
Ưu điểm của phương pháp siêu âm đàn hồi động là không phụ thuộc vào người làm siêu âm. Người làm siêu âm chỉ đặt đầu dò tiếp xúc với da bệnh nhân mà không ấn. Khi thực hiện kỹ thuật, người làm siêu âm sẽ bấm vào nút phát siêu âm 10 lần, máy sẽ thu lại sóng rung động ngang của 10 lần đó và tính ra giá trị trung bình.
Sóng đàn hồi ngang 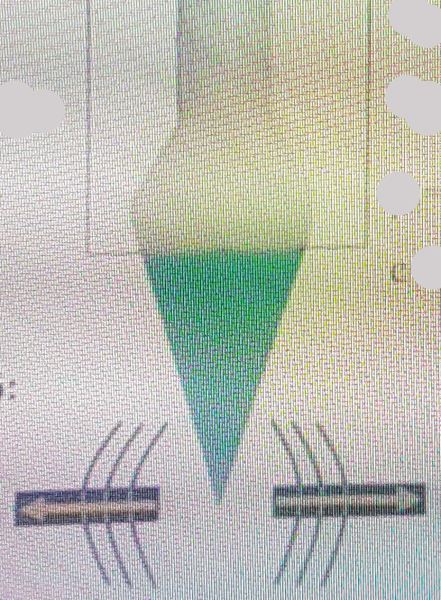 Đo vận tốc sóng đàn hồi ngang biết được độ cứng
Đo vận tốc sóng đàn hồi ngang biết được độ cứng
Hình 2. Nguyên lý siêu âm elastogram. Sóng siêu âm có tần số 50 Hz tác động lên mô tổn thương gây biến dạng mô tạo ra các dao động ngang, sóng đàn hồi ngang được đo vận tốc, mô càng cứng thì vận tốc sóng càng tăng, sau đó lập bản đồ đàn hồi suy ra độ cứng của mô.
Để đánh giá mức độ lành tính và ác tính của một tổn thương người ta căn cứ vào ba thông số:
– Độ cứng tương đối của tổn thương (Elasticity score – ES). Độ cứng được xác định bằng màu sắc tương ứng với thang màu quy ước, thường được chia ra làm 4 hoặc 5 score. Score 1 là mềm, score 2 và 3 là trung gian, score 4 là cứng.
– Tỉ lệ diện tích của vùng tổn thương trên elastogram so với hình siêu âm B-mode (Area ratio – AR). Nếu khối tổn thương xâm lấn ra xung quanh thì sẽ làm vùng xung quanh tổn thương cứng mà siêu âm B-mode không phân biệt được, do đó diện tích tổn thương trên elastogram sẽ lớn hơn diện tích tổn thương trên B-mode.
– Chỉ số nén: Tỉ lệ độ cứng của mô tổn thương so với mô lành lân cận (Strain ratio – SR).
Phân loại elastogram score (ES) về độ cứng của mô tổn thương theo Flob và cộng sự:

Score 1: Mô tổn thương có màu xanh lá cây
Score 2: Mô tổn thương có màu khảm xanh lá cây và xanh dương
Score 3: Mô tổn thương có màu xanh dương vùng trung tâm màu xanh lá ở ngoại vi.
Score 4: Mô tổn thương có màu xanh dương gần như toàn bộ.
Score 5: Mô tổn thương có màu xanh dương toàn bộ và lấn ra cả mô xung quanh.
Hình 3. Phân độ elastogram score (ES).
3. Ứng dụng của siêu âm đàn hồi mô
3.1. Siêu âm đàn hồi mô gan
3.1.1. Đánh giá khối tổn thương trong nhu mô gan
Khi làm siêu âm B-mode thấy có ổ giảm âm trong nhu mô gan, căn cứ vào tính chất phản âm dồng nhất hay không đồng nhất, bờ của ổ giảm âm có ranh giới rõ hay không rõ, đều hay không đều, dày hay mỏng… có thể cho phép nhận định sơ bộ bản chất của tổn thương.
Dùng siêu âm Dopler cho phép nhận định mức độ tưới máu của tổn thương, nếu tăng tưới máu thường là u ác.
Dùng siêu âm đàn hồi mô xác định độ cứng, nếu score 4 thì là u ác tính, nếu score 1 thì là tổn thương lành tính, nếu scor 2 và 3 là nghi ngờ cần căn cứ thêm các yếu tố khác: nếu có tăng tưới máu thì nghiêng về u ác. Nếu không tăng tưới máu, diện tích trên elastogram không lớn hơn diện tích trên B-mode thì cần xác định thêm bằng sinh thiết.
3.1.2. Đánh giá mức độ xơ gan
Siêu âm đàn hồi mô trong đánh giá mức độ xơ gan được gọi là FibroScan®, hay còn được gọi là đánh giá độ đàn hồi thoáng qua (transient elastography). Đây là kỹ thuật sử dụng để đánh giá độ cứng của nhu mô gan (liver stiffness) đo bằng kPa. Độ cứng của gan liên quan đến xơ hóa được đánh giá bằng fibroscan mà không cần phải có thủ thuật xâm lấn. Kết quả quả có ngay, nó cho thấy tình trạng của gan và cho phép các thầy thuốc chẩn đoán và theo dõi tiến triển của bệnh cùng với tiến trình điều trị và các yếu tố bổ sung khác. FibroScan là một kỹ thuật mới có hiệu quả cao trong việc tầm soát và chẩn đoán bệnh xơ gan.
Nghiên cứu Fibroscan được thực hiện ở Pháp bắt đầu từ năm 1998, đến năm 2001 công ty Echosens chính thức hoàn thiện sáng chế máy Fibroscan ứng dụng trong y học để đánh giá mức độ xơ hóa gan. Máy này được nghiên cứu thí nghiệm ở Pháp trước khi tiến hành ở quy mô lớn trong khoảng thời gian năm 2001-2002. Năm 2002, Fibroscan được đưa vào thử nghiệm tại các viện nghiên cứu đa trung tâm ở Pháp. Đến năm 2003 máy Fibroscan chính thức được cấp giấy chứng nhận CE (Conformity European) của 25 nước thuộc khối liên minh Châu Âu. Đến năm 2005-2006 máy Fibroscan được đưa vào thử nghiệm tại các viện nghiên cứu đa trung tâm của Mỹ và hiện tại Fibroscan đang trong thời gian chờ cơ quan quản lý thực phẩm và dược phẩm Mỹ (FDA) phê chuẩn để đưa vào sử dụng rộng rãi. Từ khi ra đời đến tháng 5/2007 có tổng số 254 máy Fibroscan được đưa vào sử dụng trên toàn thế giới, trong đó Châu Âu có 175 máy, Bắc Mỹ 10 máy, Trung Đông 4 máy, Nga 3 máy và châu Á có 63 máy. Việt Nam hiện tại có hai máy Fibroscan đang được sử dụng ở Trung tâm Medic thành phố Hồ Chí Minh và bệnh viện Bạch Mai.
.jpg)
Hình 4. Biểu đồ đánh giá mối liên quan giữa độ cứng của gan (kPa) và giai đoạn xơ gan.
– Kỹ thuật thực hiện như sau:
+ Bệnh nhân nằm ngửa, tay phải đặt sau đầu, người thực hiện đặt đầu dò lên da kẽ liên sườn vị trí thường sinh thiết gan và ấn với một áp lực nhẹ
+ Kiểm tra gồm 10 phép đo liên tục tại cùng một vị trí. Máy sẽ tự động tính trị số trung bình.
+ Kết quả được máy phân tích và cho ra con số có thể dao động thay đổi từ 1.5 – 75 Pa.
Máy sẽ hiển thị kết quả bằng một con số đơn vị kPa. Kết quả này chính là giá trị trung vị của khoảng tứ phân vị (IQR) được tính như sau: Đơn vị này nói lên độ cứng của gan tương ứng với mức độ xơ hóa. Điểm từ 1-75.5 Kpa được chia thành 5 giai đoạn theo mức độ xơ hóa theo phân loại METAVIR. Kỹ thuật Fibroscan áp dụng tốt nhất trong chẩn đoán xơ gan và các bệnh lý viêm gan do virus đặc biệt là viêm gan virus C, B, viêm gan do rượu, do ngộ độc thuốc, gan nhiễm mỡ, cũng như theo dõi diễn biến phục hồi của bệnh lý gan khi điều trị nhằm xác định mức độ xơ hóa gan, điều này rất hữu ích cho các nhà lâm sàng trong chẩn đoán và điều trị. Ngoài ra, Fibroscan còn được chỉ định rộng rãi cho các trường hợp kiểm tra sức khỏe theo yêu cầu hay chỉ định thăm khám cho các đối tượng có nguy cơ cao như: người uống nhiều rượu, điều trị thuốc kháng lao lâu dài, bệnh gan bẩm sinh cũng như thep dõi diễn tiến trước và sau ghép gan.
Bảng phân loại mức độ xơ gan theo Metavir và Knodell chia ra 5 mức từ F0 đến F4, theo Ishak chia 7 mức từ F0 đến F6. Để dễ nhớ chúng ta lấy mốc như sau:
Độ cứng dưới 0,3kPa: không có sơ gan hoặc tổn thương nhẹ (tương ứng với F0 và F1).
Độ cứng 0,3 – 0,6 kPa: Xơ gan trung bình (tương ứng F2)
Độ cứng trên 0,6kPa: xơ gan nặng (tương ứng F3 và F4).
Bảng 1. Phân loại mức độ xơ gan theo chỉ số Fibrotest theo Metavir, Knodell và Ishak.
.jpg)
Bảng 2. Phân loại giai đoạn xơ gan.
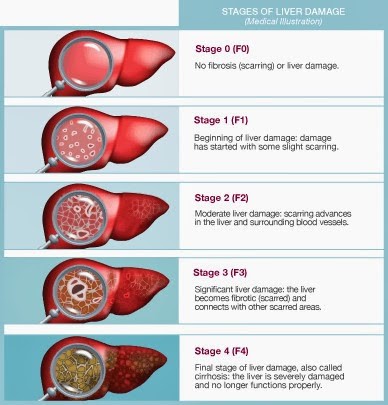
– Giai đoạn xơ hóa gan:
+ Giai đoạn 0 (F0): Không có xơ gan và không có tổn thương gan.
+ Giai đoạn 1 (F1): Bắt đầu có tổn thương gan, tổn thương với vài xơ hóa khoảng cửa quanh các mạch máu rải rác, không nối với nhau.
+ Giai đoạn 2 (F2): Tổn thương gan trung bình, Xơ hóa khoảng cửa quanh các mạch máu và chưa nối với nhau.
+ Giai đoạn 3 (F3): Tổn thương gan nặng, Xơ hóa lan tỏa các vùng xơ nối với nhau.
+ Giai đoạn 4 (F4): Tổn thương gan giai đoạn cuối, cũng được gọi là xơ gan, gan tổn thương nặng và không còn chức năng.
3.2. Đánh giá tổn thương tuyến giáp
Khi làm siêu âm B-mode thấy một ổ tổn thương giảm âm, bên cạnh việc nhận định hình thái tổn thương, chúng ta phân loại theo TIRAD để nhận định mức độ lành hay ác tính, thăm dò Doppler để đánh giá tình trạng tưới máu, và làm elastogram để nhận định độ cứng sẽ cho phép đánh giá tính chất lành tính hay ác tính của tổn thương chính xác hơn và chỉ định sinh thiết chuẩn xác hơn.

Hình 5. Siêu âm tuyến giáp. (1): siêu âm B-mode thấy một tổn thương giảm âm (mũi tên) bờ không rõ nằm ngang tương ứng TIRAD 3a, nhưng khi làm elastogram hình (2) thấy toàn bộ tổn thương là màu xanh dương (rất cứng), diện tích tổn thương lớn hơn ảnh B-mode và lan theo chiều dọc chứng tỏ tổn thương đã xâm lấn ra xung quanh gây cứng. Kết luận đây là một tổn thương ác tính.
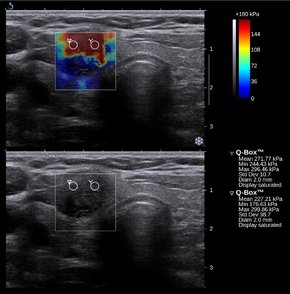
Hình 6. Siêu âm tuyến giáp. Hình dưới là B – mode cho thấy một nân hỗn hợp tuyến giáp có TI-RAD 3b, nhưng khi làm Elastogram (hình trên) nhân có màu đỏ đậm 160kPa (rất cứng) xâm lấn xuống phía dưới, mô lân cận có màu vàng 108kPa. Đây là một ung thư tuyến giáp không cần sinh thiết.
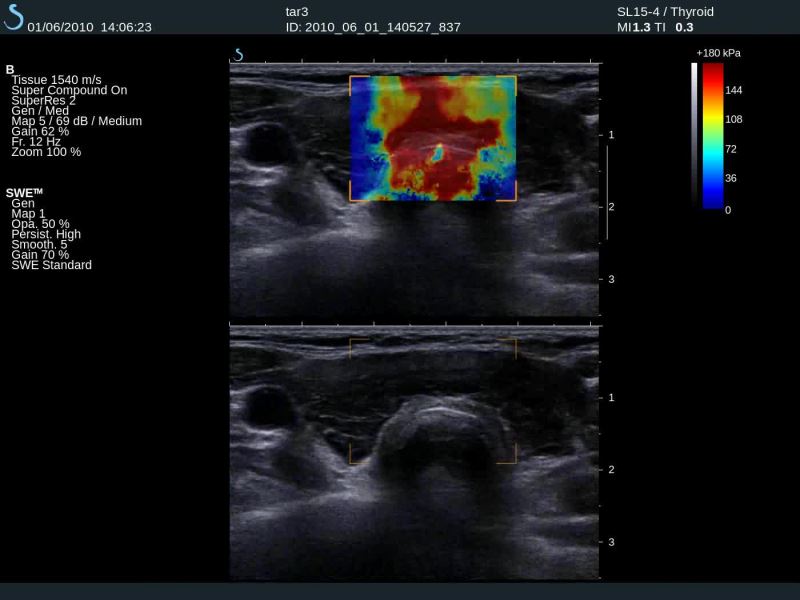
Hình 7. Siêu âm tuyến giáp. Hình dưới là B – mode cho thấy một tổn thương ở vùng eo tuyến ranh giới không rõ khó phân biệt với mô lành. Hình trên là Elastogram vùng tổn thương có màu đỏ đậm 150kPa (rất cứng) lan theo chiều dọc, mô xung aunh có màu vàng 108kPa (cứng). Đây là một ung thư thuyến giáp không cần sinh thiết.
3.3. Đánh giá tổn thương tuyến vú
Một tổn thương tuyến vú trên siêu âm B-mode rất khó nhận định, mặc dù có thể căn cứ vào hình thái tổn thương, phân loại BIRAD, Doppler màu để nhận định tình trạng tưới máu, nhưng nhiều trường hợp vẫn không rõ ràng. Elastogram sẽ cung cấp thêm các thông tin có giá trị để xác định tính chất lành tính hoặc ác tính của tổn thương.
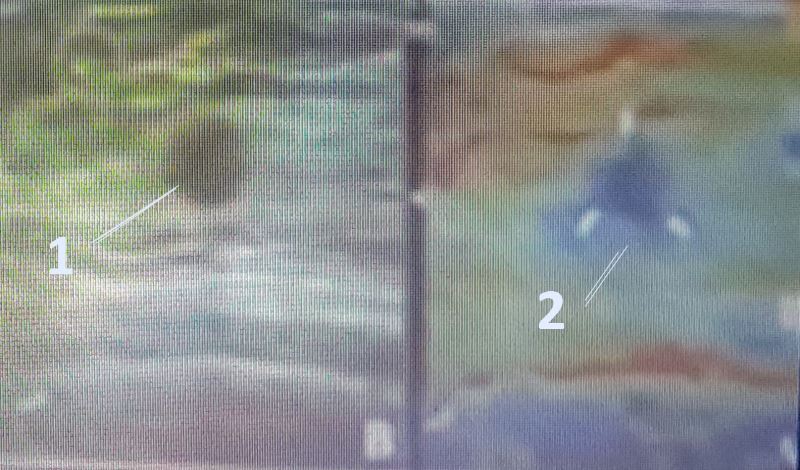
Hình 8. Siêu âm tuyến vú. (1): siêu âm B-mode thấy một tổn thương giảm âm phản âm không đồng nhất, ranh giới không rõ, BIRAD 3a. Khi làm elastogram mô tổn thương có màu xanh dương (rất cứng), xâm lấn về cả ba góc (mũi tên), đây là một tổn thương ác tính.
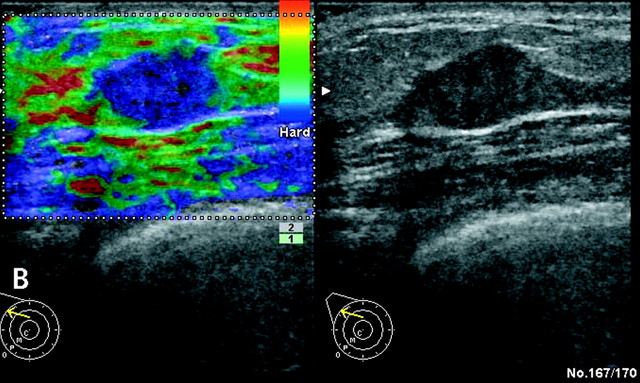
Hình 9. Siêu âm tuyến vú. Hình phải là B – mode cho thấy một nang phản hồi âm không đều nằm ngang, ranh giới rõ tương ứng với BI-RAD 3a, nhưng khi làm Elastogram (hình trái), nang có màu xanh dương (rất cứng), mô xung quanh có màu xanh lá (cứng). đây là một ung thư tuyến vú không cần sinh thiết.
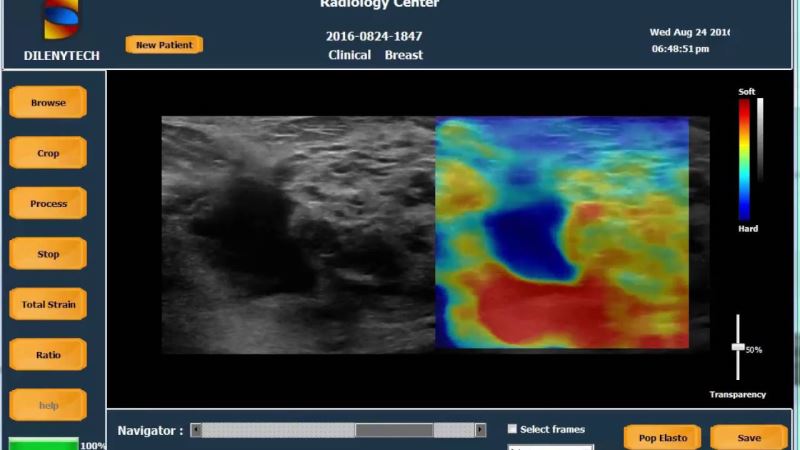
Hình 10. Siêu âm tuyến vú. Hình trái là B – mode cho thấy một nang có bờ không đều nằm dọc, ranh giới không rõ tương ứng với BI-RAD 4, khi làm Elastogram (hình phải), nang có màu xanh dương (rất cứng). đây là một ung thư tuyến vú không cần sinh thiết.
3.4. Đánh giá tổn thương tuyến tiền liệt
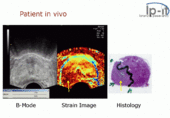
Hình 11. Hình ảnh B-mode (trái) và Elastogram (phải) cho thấy ung thư tuyến tiền liệt (mũi tên).
3.5. Đánh giá tổn thương hạch
Siêu âm elastogram có 5 kiểu hình thái:
(1) Lành tính: Không có vùng cứng hay vùng cứng rất nhỏ trong hạch.
(2) Vùng cứng <45% diện tích hạch: Khó phân biệt hạch phản ứng hay hạch di căn.
(3) Vùng cứng chiếm 45% diện tích hạch trở lên.
(4) Vùng ngoại biên cứng, vùng trung tâm còn mềm.
(5) Cứng toàn bộ hạch.
Kiểu 3, 4, 5 là hạch di căn.

Hình 12. Siêu âm hạch. (1) Siêu âm B-mode tổ chức hạch không đồng nhất. (2) Elastogram cho thấy ngoại vi hạch màu xanh dương, vùng trung tâm màu xanh lá (mũi tên). Đây là hạch ác tính.
3.6. Đánh giá tổn thương màng hoạt dịch khớp
Trên elastogram: Màng hoạt dịch viêm do vi khuẩn thì mềm sẽ có màu đỏ, viêm không do vi khuẩn thì cứng có màu xanh dương.


Hình 13. Siêu âm khớp gối. Hình trái: màng hoạt dịch khớp viêm do lao có màu đỏ (mũi tên). Hình phải: màng hoạt dịch viêm không do vi khuẩn có màu xanh dương (mũi tên).
3.7. Đánh giá tổn thương da
Trên elastogram: Mô sẹo hoặc tổn thương da lành tính thì mềm có máu xanh lá, tổn thương ác tính cứng có màu xanh dương.
.jpg)
Hình 14. Mô sẹo lồi. (1) Siêu âm B – mode không đánh giá được lành hay ác tính. (2) Elastogram cho thấy mô sẹo rất cứng có màu xanh dương và lấn cả vào mô lân cận. Đây là mô sẹo ung thư hóa.
Nguồn: https://luanvanyhoc.com