Tăng calci máu: nguyên lý chẩn đoán điều trị, dấu hiệu triệu chứng
Tăng calci máu do bất kỳ nguyên nhân có thể dẫn đến mệt mỏi, trầm cảm, rối loạn tâm thần, chán ăn, buồn nôn, táo bón, dị tật ống thận, tiểu nhiều,khoảng QT ngắn, và loạn nhịp tim. Các triệu chứng của hệ thần kinh trung ương hoặc hệ tiêu hóa có thể xuất hiện khi nồng độ canxi huyết thanh > 2,9mmol/L (> 11,5mg/dL), và bệnh lắng đọng Ca ở thận và suy giảm chức năng thận xảy ra khi canxi huyết thanh > 3,2mmol/L (> 13mg/dL) . Tăng calci huyết nặng, thường khi nồng độ > 3,7mmol/L (> 15mg/dL), có thể là một tình trạng cấp cứu, dẫn đến hôn mê và ngừng tim.
Nguyên nhân tăng calci máu
Điều hòa cân bằng nội môi Ca được mô tả trong hình. Các nguyên nhân gây tăng calci huyết được liệt kê trong Bảng 187-1. Cường cận giáp và bệnh ác tính chiếm 90% các trường hợp.
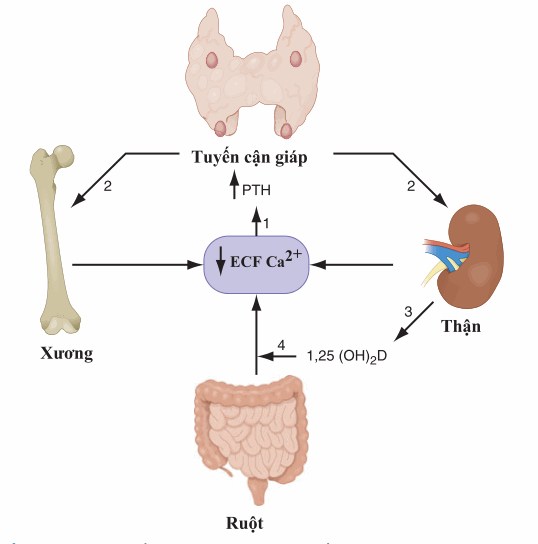
Hình. Cơ chế Feedback giúp duy trì nồng độ canxi ngoại bào trong một phạm vi sinh lý hẹp [8,9-10,1 mg/dL (2,2-2,5 mM)]. Giảm Ca ion ngoại bào (ECF) (Ca2+) làm tăng tiết hormon tuyến cận giáp (PTH) (1) thông qua hoạt hóa các thụ thể nhạy canxi vào các tế bào tuyến cận giáp. PTH, lần lượt, kết quả làm tăng tái hấp thu Ca ở ống thận (2) và tái hấp thu canxi từ xương (2) và cũng kích thích sản xuất 1,25 (OH)2D ở thận (3). 1,25 (OH)2D, lần lượt, tác động chủ yếu trên ruột để tăng hấp thu canxi (4). Nói chung, các cơ chế cân bằng nội môi này giúp duy trì nồng độ canxi huyết thanh bình thường.
Cường cận giáp nguyên phát là rối loạn toàn bộ quá trình chuyển hóa xương do tăng tiết hormon cận giáp (PTH) bởi u tuyến (81%) hoặc hiếm khi là ung thư một tuyến đơn độc, hoặc tăng sản tuyến cận giáp (15%). Cường cận giáp có tính chất gia đình có thể là một biểu hiện của bệnh đa u tuyến nội tiết type 1 (MEN 1), mà cũng bao gồm u tuyến yên và khối u đảo tụy, hoặc của MEN 2A, trong đó cường cận giáp xuất hiện cùng với u tủy thượng thận và ung thư tủy xương của tuyến giáp.
Tăng calci huyết có liên quan với bệnh ác tính thường là nghiêm trọng và khó kiểm soát. Cơ chế này bao gồm sản xuất dư thừa và giải phóng PTH liên quan đến protein (PTHrP) trong phổi, thận và ung thư biểu mô tế bào vảy (tăng calci huyết dịch thể của bệnh ác tính); phá huỷ xương tại chỗ trong u tủy và ung thư vú; kích hoạt các tế bào lympho dẫn đến giải phóng các chất IL-1 và TNF trong u tủy và u lympho; hoặc tăng tổng hợp 1,25 (OH) 2D trong u lympho.
Một số bệnh khác có liên quan đến tăng calci huyết. Chúng bao gồm các bệnh sarcoidosis,các bệnh u hạt khác, dẫn đến tăng tổng hợp 1,25 (OH) 2D; nhiễm độc vitamin D mãn tính từ đường tiêu hóa dẫn đến nồng độ vitamin cao (gấp 50-100 nhu cầu bình thường); điều trị lithium, dẫn đến cường chức năng tuyến cận giáp; và bệnh tăng Ca máu giảm Ca niệu gia đình (FHH) chủ yếu do di truyền theo NST thường của đột biến bất hoạt receptor nhạy cảm Ca,dẫn đến tiết PTH không bình thường hoặc thậm chí cao, mặc dù tăng calci huyết và tăng cường tái hấp thu canxi thận. Cường cận giáp thứ phát nặng liên quan đến bệnh thận giai đoạn cuối có thể tiến triển thành cường cận giáp cấp ba, khi đó tự tiết quá nhiều PTH, gây tăng calci máu, và không còn đáp ứng với điều trị thuốc.
Bảng. PHÂN LOẠI NGUYÊN NHÂN GÂY TĂNG CA HUYẾT
I. Liên quan tuyến cận giáp
A. Cường cận giáp nguyên phát
1. U tuyến đơn độc hoặc hiếm khi là ung thư
2. Đa u tuyến nội tiết
B. Điều trị Lithium
C. Tăng Ca huyết giảm Ca niệu gia đình
II. Liên quan bệnh ác tính
A. Khối u chắc khi điều trị tăng Ca máu thể dịch (ung thư phổi, thận, tế bào vảy)
B. Khối u chắc di căn ( vú)
C. Bệnh máu ác tính (đa u tủy xương, u lympho, bệnh bạch cầu)
III. Liên quan Vitamin D
A. Ngộ độc Vitamin D
B. ↑ 1,25(OH)2
D; bệnh sarcoidosis và các bệnh u hạt khác
C. Tăng Ca huyết vô căn thời thơ ấu
IV. Liên quan đến marker chuyển xương cao
A. Cường giáp
B. Cố định xương
C. Thiazides
D. Ngộ độc Vitamin A
V. Liên quan với suy thận
A. Cường cận giáp cấp ba hoặc cường cận giáp thứ phát nặng
B. Ngộ độc nhôm
C. Hội chứng nhiễm kiềm do uống sữa.
Đặc điểm lâm sàng tăng calci máu
Hầu hết các bệnh nhân cường cận giáp nhẹ đến trung bình không có triệu chứng, ngay cả khi bệnh liên quan đến thận và hệ xương. Những bệnh nhân thường xuyên tăng calci niệu và tiểu nhiều, và canxi có thể bị lắng đọng ở nhu mô thận ( bệnh lắng đọng canxi ở thận) hoặc hình thành sỏi canxi oxalat. Các tổn thương xương đặc trưng là giảm mật độ xương hoặc loãng xương; hiếm khi, nặng hơn là bệnh viêm xương xơ nang xuất hiện như là một biểu hiện của cường cận giáp nặng, kéo dài. Tăng tái hấp thu xương chủ yếu liên quan đến vỏ não hơn là vùng bè xương. Tăng calci huyết có thể từng lúc hoặc liên tục, và phosphate huyết thanh thường là thấp nhưng có thể bình thường.
Chẩn đoán tăng calci máu
Cường cận giáp nguyên phát được xác định khi không phù hợp giữa nồng độ PTH cao với mức độ tăng calci huyết. Tăng calci niệu giúp phân biệt bệnh tăng Ca máu giảm Ca niệu gia đình (FHH), trong đó nồng độ PTH thường ở mức bình thường và nồng độ Ca niệu thấp. Chẩn đoán phân biệt cường cận giáp nguyên phát và FHH là quan trọng vì bệnh FHH không đáp ứng với phẫu thuật tuyến cận giáp. Nồng độ PTH thấp gặp trong tăng calci máu ác tính.
Nồng độ canxi huyết thanh toàn phần nên được điều chỉnh khi albumin huyết thanh bất thường [thêm 0,2 mM (0,8 mg/dL) canxi khi giảm 1.0g/dL albumin khi albumin dưới 4.1g/dL, hoặc ngược lại để tăng albumin]. Ngoài ra, canxi ion hóa có thể được xét nghiệm. Xét nghiệm PTH thế hệ thứ ba nên được sử dụng để đo PTH, đặc biệt là ở bệnh nhân suy thận.
Bảng. CHẨN ĐOÁN PHÂN BIỆT TĂNG CANXI HUYẾT: TIÊU CHUẨN XÉT NGHIỆM

aCác biểu tượng trong ngoặc chỉ các giá trị hiếm khi thấy ở bệnh cụ thể.
Viết tắt: Pi, phosphate vô cơ; iPTH, hormon tuyến cận giáp đáp ứng miễn dịch.
Điều trị tăng calci máu
Các phương pháp điều trị dựa trên mức độ nặng của tăng calci huyết và cơ chế của các triệu chứng liên quan. Bảng 187-3 là khuyến cáo chung áp dụng cho điều trị tăng calci huyết mức độ nặng [ nồng độ > 3.2 mmol/L (> 13mg/dL)] do bất kỳ nguyên nhân nào.
Những bệnh nhân bị cường cận giáp nguyên phát nặng, phẫu thuật cắt tuyến cận giáp nên được thực hiện kịp thời. Khi bệnh không triệu chứng có thể không cần phải phẫu thuật; chỉ định phẫu thuật thường là tuổi < 50, bệnh sỏi thận, độ thanh thải creatinin <60 ml/phút, giảm khối lượng xương (T-score <-2.5), hoặc nồng độ Ca huyết > 0.25 mmol/L (> 1 mg/dL) quá phạm vi bình thường. Cách tiếp cận bệnh nhân mà dùng các xét nghiệm xâm lấn tối thiểu có thể được sử dụng nếu chụp SPECT với đồng vị phóng xạ quét (Sestamibi Scan) trước phẫu thuật hoặc siêu âm cổ phát hiện u tuyến đơn độc và các xét nghiệm PTH trong mổ là có sẵn. Nếu không, thăm dò cổ là bắt buộc. Phẫu thuật ở trung tâm có kinh nghiệm trong các can thiệp tuyến cận giáp được khuyến khích. Theo dõi sau phẫu thuật đòi hỏi phải giám sát chặt chẽ nồng độ canxi và phốt pho huyết, như giảm calci máu thoáng qua là phổ biến. Bổ sung canxi nếu giảm calci máu có triệu chứng.
Tăng calci máu ác tính được kiểm soát bằng cách điều trị các khối u tiềm ẩn. Uống đủ nước và truyền bisphosphonate có thể được sử dụng để làm giảm nồng độ canxi. Kiểm soát lâu dài tăng calci huyết là khó, trừ các nguyên nhân có thể điều trị được.
Không có phương pháp điều trị được khuyến cáo cho bệnh tăng Ca máu giảm Ca niệu gia đình FHH. Cường cận giáp thứ phát nên được điều trị bằng cách hạn chế phosphate, sử dụng các thuốc nonabsorbable kháng acid, sevelamer, và calcitriol. Cường cận giáp cấp ba đòi hỏi phẫu thuật cắt tuyến cận giáp.
Bảng. ĐIỀU TRỊ TĂNG CANXI HUYẾT NẶNG
