Tăng Huyết Áp: Nguyên Nhân, Sinh Bệnh Học, Biến Chứng – Bài Giảng ĐHYD TPHCM
PHẦN 1: SINH BỆNH HỌC THA
Contents
1. ĐẠI CƯƠNG
Với tần suất bệnh vào khoảng 20-25% dân số và tỷ lệ kiểm soát huyết áp (HA) thành công còn khiêm tốn (vào khoảng dưới 30%, ngay cả ở các nước phát triển), THA ngày nay là vấn đề của y tế cộng đồng.
Cho dù bệnh học THA được biết đến khá rõ, 95% bệnh THA không xác định được nguyên nhân (THA vô căn, THA tiên phát). Cơ chế gây bệnh phức tạp, người ta cho rằng đó là bệnh đa yếu tố vì phụ thuộc vào sự tương tác của nhiều gen và các yếu tố môi trường.
2. SINH BỆNH HỌC THA
2.1. Cơ chế hình thành THA
HA phụ thuộc vào cung lượng tim và sức cản ngoại biên (SCNB). Cung lượng tim phụ thuộc vào nhịp tim và thể tích thất trái. Sức cản ngoại biên là lực chống lại dòng máu, phụ thuộc vào chiều dài động mạch, bán kính động mạch và độ quánh máu. Ta có công thức:
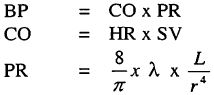
BP: Blood pressure (HA)
CD: Cardiac output (cung lượng tim)
PR: Peripheral resistance (sức cản ngoại biên)
HR: Heart rate (nhịp tim)
SV: Stroke volume (thể tích nhát bóp trong 1 phút)
L: Chiều dài động mạch
R: Bán kính động mạch
ƛ: Độ quánh máu
THA xảy ra khi có sự tăng cung lượng tim, hoặc tăng sức cản ngoại biên, hoặc cả hai cùng gia tăng (hình 6.1).
Cung lượng tim liên quan đến tiền tải và sức co bóp tim do đó nó liên quan đến thể tích dịch, lượng sodium và hoạt động của cảm thụ β adrenergic. Sức cản ngoại vi phụ thuộc vào sự co mạch hay phì đại cấu trúc mạch. Hai yếu tố này bị chi phối bởi nhiều cơ chế bao gồm hệ giao cảm, hệ RAA, các peptid vận mạch, di truyền và stress.

Hình 6.1: Cơ chế tăng huyết áp
2.2. Sự điều hòa HA
Trên một cá thể, trị số HA thay đổi khá nhiều trong ngày do HA phụ thuộc nhiều yếu tố như cảm xúc, giờ trong ngày, hoạt động thể lực. Tuy nhiên nhờ vào cơ chế tự điều hòa của cơ thể, giúp HA dao động trong phạm vi sinh lý. Khi sự tự điều hòa không hiệu quả sẽ dẫn đến các bệnh lý HA.
Sự điều hòa HA nhanh và sớm là vai trò của hệ thần kinh thông qua các áp cảm thụ quan thành mạch (sự gia tăng HA ở thành động mạch chủ và xoang cảnh sẽ kích thích áp cảm thụ quan, những xung động theo dây Cyon và Hering đến hành não, kích thích dây X làm chậm nhịp tim, giảm HA và ngược lại) cũng như các hoạt động của catecholamine.
Điều hòa chậm hơn là vai trò của các thể dịch, hệ renin – angiotensin – aldosterone (RAA). Renin được phát hiện năm 1898, là men thủy phân protein do các tế bào cạnh cầu thận tiết ra, không có hoạt tính. Khi vào máu, renin tác động lên angiotensinogen, biến chất này thành angiotensin I là một peptid có 10 acid amin cũng không có hoạt tính. Khi qua phổi và một số vùng khác trong hệ mạch máu, angiotensin I được kích hoạt bởi men chuyển thành angiotensin lI. Angiotensin II có tác dụng co mạch rất mạnh, đồng thời kích thích vỏ thượng thận tiết aldosterone, chất này gây giữ muối, nuớc. Angiotensin II còn có tác dụng lên phì đại tế bào mạch máu (hình 6.2). Bên cạnh hệ RAA lưu hành trong máu, ngày nay người ta phát hiện hệ RAA tại mô, tác động thông qua cơ chế tự tiết và cận tiết.
Vai trò của các tuyến nội tiết và chất nội sinh khác:
- Endothelin được sản xuất từ tế bào nội mạc.
- Vai trò prostaglandin, kinin.
- Các oxid nitric từ tế bào nội mạc.
- Yếu tố lợi niệu nhĩ.
- Hormone thượng thận: aldosterone, adrenalin.
Điều hòa HA sau cùng là sự tham gia của thận thông qua việc điều chỉnh thể tích máu lưu thông.